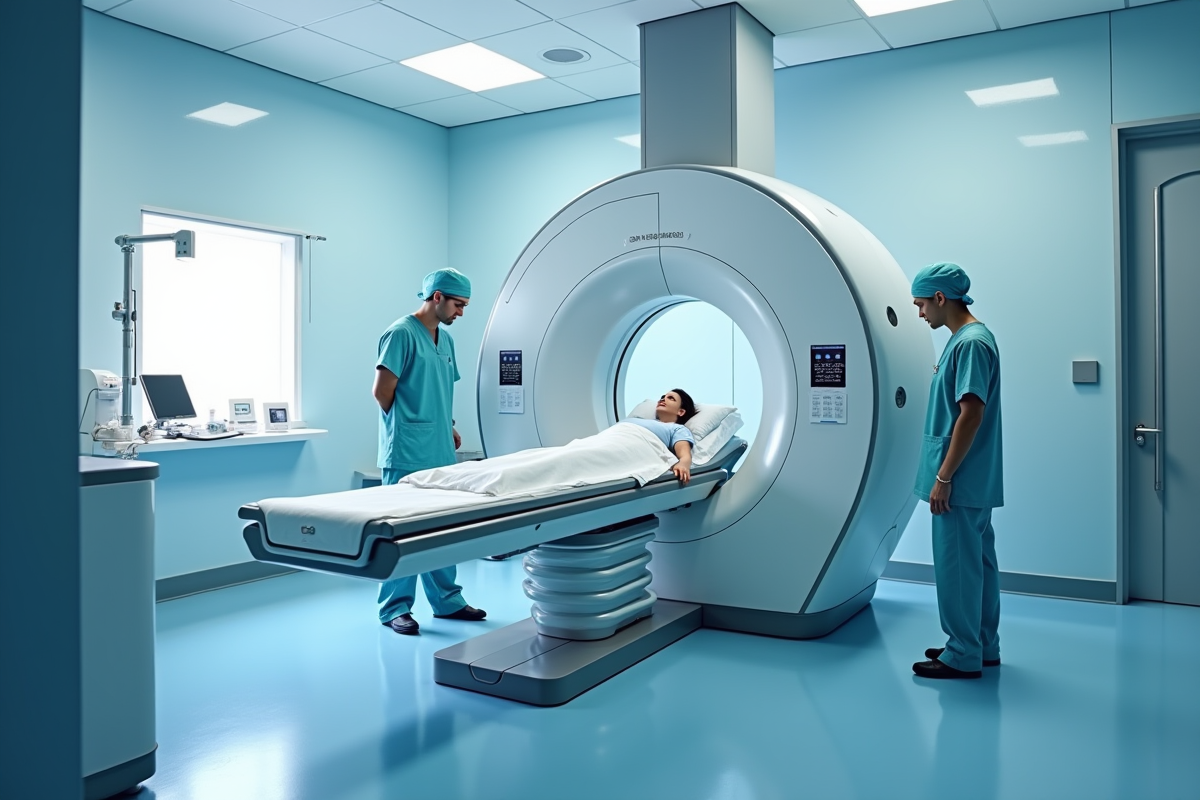
La radiothérapie est souvent prescrite comme traitement pour le cancer de la prostate. Une question revient fréquemment chez les patients : pourquoi 33 séances de radiothérapie sont-elles nécessaires ? Cette question mérite une réponse détaillée pour mieux comprendre le protocole médical.
Les experts en oncologie ont déterminé que 33 séances permettent de délivrer la dose optimale de radiation pour éradiquer les cellules cancéreuses tout en minimisant les effets secondaires sur les tissus sains. Chaque séance vise à attaquer les cellules malignes de manière progressive, rendant le traitement plus efficace et plus tolérable pour le patient.
Comprendre la radiothérapie pour le cancer de la prostate
La radiothérapie, utilisée pour traiter le cancer de la prostate, se décline en plusieurs techniques spécifiques afin de cibler efficacement la tumeur tout en préservant les tissus sains. La radiothérapie externe est couramment utilisée pour traiter les tumeurs, employant des faisceaux de radiation dirigés vers la prostate.
Les différentes techniques de radiothérapie
- Radiothérapie conformationnelle tridimensionnelle (RC 3D) : cette technique dirige les faisceaux précisément vers la tumeur, réduisant ainsi les dommages aux tissus environnants.
- Radiothérapie conformationnelle avec modulation d’intensité (RCMI) : ajustant la force des faisceaux, cette méthode permet une irradiation plus ciblée et efficace de la tumeur.
- Arcthérapie volumétrique modulée (VMAT) : cette technique émet une dose continue de radiation tout en tournant autour de la tumeur, optimisant ainsi la distribution de la dose.
- Radiothérapie guidée par l’image (IGRT) : améliore la précision de la radiothérapie en utilisant des images pour guider les faisceaux, minimisant les risques pour les tissus sains.
- Radiothérapie stéréotaxique corporelle (RSC) : administre de fortes doses de radiation en peu de séances, ciblant avec une grande précision la tumeur.
- Protonthérapie : utilise des protons plutôt que des rayons X pour détruire les cellules cancéreuses, permettant une meilleure protection des tissus sains.
Les bénéfices de chaque technique
Chaque technique a ses propres avantages, qu’il s’agisse d’une meilleure précision, d’une réduction des effets secondaires ou d’une efficacité accrue. Les avancées technologiques en radiothérapie permettent de personnaliser le traitement en fonction des caractéristiques spécifiques de la tumeur et des besoins du patient. Considérez ces options en concertation avec votre oncologue pour déterminer la meilleure stratégie thérapeutique.
Pourquoi 33 séances : explications médicales
La radiothérapie pour le cancer de la prostate se décompose en plusieurs sessions pour maximiser l’efficacité du traitement tout en minimisant les effets secondaires. En moyenne, un protocole standard inclut 33 séances, chacune délivrant une dose fractionnée de radiation.
Fractionnement de la dose : cette approche permet de répartir la dose totale de radiation en plusieurs petites doses. Les cellules cancéreuses sont exposées de manière répétée, augmentant les chances de les détruire tout en laissant le temps aux cellules saines de se réparer entre les séances.
Les objectifs des 33 séances sont multiples :
- Optimisation de l’efficacité : des études cliniques ont montré qu’une dose totale administrée en plusieurs fractions maximise les chances de contrôler la tumeur.
- Réduction des effets secondaires : en fractionnant la dose, on limite les dommages aux tissus sains environnants, notamment le rectum et la vessie.
- Adaptation aux caractéristiques individuelles : ce nombre de séances permet de personnaliser le traitement selon la réponse de chaque patient.
La sécurité et la tolérance du patient sont des priorités. Des techniques comme la radiothérapie guidée par l’image (IGRT) ou l’utilisation d’un gel placé entre la prostate et le rectum permettent de protéger davantage les tissus sains. Ce gel, en créant une distance physique entre la prostate et le rectum, réduit les doses de radiation reçues par ce dernier, permettant parfois de diminuer le nombre total de séances nécessaires.
Les bénéfices et les risques associés
La radiothérapie, bien qu’efficace, comporte des risques et des bénéfices. Le gel placé entre la prostate et le rectum joue un rôle fondamental dans la réduction des complications rectales. En créant une barrière physique, il diminue la dose de rayons reçue par le rectum, limitant ainsi les effets secondaires.
Bénéfices :
- Réduction des effets secondaires : le gel protège le rectum, diminuant les risques de complications comme les douleurs rectales ou les saignements.
- Amélioration de la précision : la radiothérapie guidée par l’image (IGRT) permet de cibler la tumeur avec une grande précision, réduisant les dommages aux tissus sains environnants.
- Optimisation du traitement : des techniques comme la radiothérapie conformationnelle tridimensionnelle (RC 3D) et la radiothérapie conformationnelle avec modulation d’intensité (RCMI) permettent d’adapter la force et la direction des faisceaux de radiation à la forme de la tumeur.
Risques :
- Effets secondaires immédiats : fatigue, troubles digestifs et urinaires sont fréquents pendant et après les séances.
- Effets secondaires à long terme : bien que rares, certains patients peuvent développer des complications rectales ou urinaires persistantes.
- Coût et accessibilité : bien que la Haute autorité de Santé ait reconnu ce dispositif médical, l’accès à certaines techniques avancées peut être limité par des contraintes financières ou logistiques.
La sécurité sociale rembourse ces dispositifs, rendant ainsi ces traitements plus accessibles. Les bénéfices de la radiothérapie, lorsqu’elle est bien conduite, dépassent largement les risques potentiels, mais une évaluation précise doit toujours précéder la décision de traitement.
Les avancées et perspectives futures en radiothérapie
Les innovations en radiothérapie ne cessent de progresser, ouvrant de nouvelles perspectives pour le traitement du cancer de la prostate. En France, plusieurs centres de recherche travaillent activement à l’amélioration des techniques existantes et à l’introduction de nouvelles méthodes.
L’European Society for Radiotherapy and Oncology (ESTRO) a récemment présenté des résultats prometteurs lors de son congrès annuel. Le Professeur Per Nilsson, de l’université de Lund en Suède, a souligné que les nouvelles techniques de radiothérapie permettent une réduction significative des coûts de santé tout en améliorant l’efficacité des traitements. Le Professeur Adalsteinn Gunnlaugsson, de l’université d’Islande, a aussi mis en avant l’importance de ces avancées pour les patients, notamment en termes de qualité de vie.
Des traitements plus courts et plus efficaces
Le Professeur Matthias Guckenberger, de l’université de Zurich, a ajouté que les traitements plus courts sont désormais envisageables grâce à la radiothérapie stéréotaxique corporelle (RSC). Cette technique permet d’administrer des doses élevées de radiation en un nombre réduit de séances, tout en maintenant une précision extrême. La protonthérapie, qui utilise des protons plutôt que des rayons X, offre un ciblage encore plus précis des tumeurs, réduisant ainsi les dommages aux tissus sains environnants.
Ces avancées technologiques, combinées à une meilleure compréhension des mécanismes biologiques du cancer de la prostate, ouvrent la voie à des traitements plus personnalisés et moins invasifs. La reconnaissance de ces techniques par les autorités de santé et leur intégration dans les protocoles cliniques constituent les prochains défis à relever pour les chercheurs et les praticiens.